1- La dégénérescence maculaire liée à l’âge (DMLA)
a) Définitions de la maladie
La DMLA est une maladie dégénérative progressive de la région maculaire liée à l’âge. Cette maladie provoque l’apparition de dépôts blanchâtres dans cette région de la rétine qui entraîne la disparition des cellules photoréceptrices et ainsi une perte de vision centrale de près comme de loin.
b) À quoi sert la région maculaire?
La région maculaire est une petite surface qui se trouve au centre de la rétine permettant de voir les détails directement en face de vous. Le rôle de la rétine dans son ensemble vous permet de voir le livre qui se trouve devant vous tandis que le rôle de la macula est de vous permettre de voir ce qui y est écrit.
c) Deux formes
La DMLA de type sèche est le stade précoce de la maladie qui commence par l’apparition de drussen. Les drusen sont des dépôts blanchâtres ou jaunâtres s’accumulant dans une des couches les plus profondes de la rétine. À mesure que cette couche de la rétine continue sa dégradation, une quantité anormale de drusen s’accumule, perturbant ainsi les couches supérieures, ce qui finit par endommager les cellules photoréceptrices de l’œil (cellules qui reçoivent l’image du cristallin). Il se produit alors des «zones vides» ou taches aveugles dans le champ visuel central.

©Novartis
La DMLA de type humide se caractérise par l’apparition et la formation de nouveaux vaisseaux sanguins dans la choroïde, partie se situant sous la rétine. Étant donné que ces nouveaux vaisseaux sont faibles et anormaux, le sang et le liquide qu’ils contiennent s’échappent dans la rétine qui se décolle et soulève les autres couches. Cette situation en vient à perturber les photorécepteurs (cellules recevant les images visuelles) qui se voient incapables de transmettre les signaux visuels au cerveau. Résultat : des zones « vides » ou des tâches aveugles apparaissent dans le champ visuel central. À ce niveau, si aucun traitement n’est apporté, la perte de vision centrale devient grave et permanente.
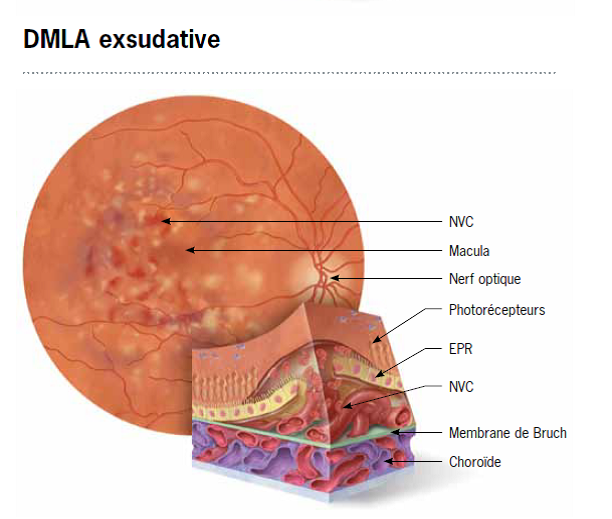
©Novartis
d) La prévention et les traitements
Pour prévenir l’apparition et la progression de la maladie, différentes options peuvent être considérées :
- Cesser de fumer
- Avoir une alimentation riche en vitamines, minéraux et antioxydants
- Prendre des oméga-3
- Éviter de consommer des gras saturés et trans
- Protéger vos yeux de la lumière intense et du soleil
- Éviter les excès de poids
- Contrôler les maladies cardiovasculaires
- Prendre des suppléments alimentaires
Au niveau du traitement, aucun traitement n’a été démontré efficace contre la DMLA de forme sèche. Au niveau de la DMLA de type humide, trois types de traitements ont été démontrés efficaces. Le premier traitement est le laser. Ce traitement consiste à diriger un rayon laser produisant une chaleur sur les vaisseaux sanguins anormaux de l’oeil. Ce traitement permet de les sceller et d’arrêter les fuites. Le deuxième traitement est la thérapie photodynamique consiste à administrer un médicament par voie intraveineuse et à appliquer un rayon laser « froid » pour sceller les vaisseaux sanguins qui fuient. Ce traitement agit en scellant les vaisseaux sanguins anormaux du fond de l’oeil. Le troisième traitement est les injections d’anti-VEGF dans l’œil. Anti-VEGF signifie anti-facteur de croissance de l’endothélium vasculaire. On croit que ce facteur stimule la croissance de vaisseaux sanguins anormaux dans la macula. Les agents anti-VEGF conçus spécifiquement pour un traitement oculaire aident à prévenir cette action.
e) Facteurs de risque
Les facteurs de risques de la DMLA sont :
- Âge
- Antécédents familiaux
- Sexe (les femmes sont plus atteintes)
- Tabagisme
- Alimentation pauvre en vitamines et minéraux
- Exposition excessive au soleil
- Hypertension artérielle
- Obésité.
f) Les symptômes
Les symptômes généralement associés à cette maladie sont :
- Besoin accru de lumière pour lire
- Baisse progressive de la vision de près et de loin
- Déformation des lignes droites (parfois)
- Apparition de tâches floues ou sombres dans la vision centrale.
2- L’œdème maculaire diabétique (OMD)
a) Définitions de la maladie
Certains diabétiques sont atteints d’une forme de rétinopathie – un trouble de la rétine. Cette rétinopathie diabétique peut évoluer et provoquer l’apparition de l’œdème maculaire diabétique ou d’une enflure au niveau de la rétine. L’OMD se produit lorsqu’un liquide s’écoule vers le centre de la rétine, appelée macula, provoquant ainsi l’épaississement de cette région. L’enflure causée par le liquide qui s’échappe des vaisseaux sanguins en vient à brouiller la vision et à nuire à votre capacité à lire et à voir clairement les détails.
b) Les traitements
Deux types de traitement se sont avérés efficaces pour traiter l’OMD. Le premier traitement est l’injection d’anti-VEGF dans l’œil. Ce traitement se fonde sur l’utilisation de médicaments conçus pour un usage oculaire et pour réduire les fuites anormales de vaisseaux sanguins vers la macula engendrant l’œdème.
Le deuxième traitement est la photocoagulation au laser où l’opthalmologiste provoque des brûlures avec le laser dans les zones où les vaisseaux sanguins provoquant l’oedème touchent la vision centrale.
Il est à noter que ces deux types de traitements ne guérissent pas l’OMD étant donné que l’OMD est une condition chronique. Il est important de passer régulièrement des tests de la vue, de maîtriser la glycémie et d’apporter des modifications au mode de vie afin de réduire les risques associés à l’évolution de cette maladie.
c) Facteurs de risque
Les principaux facteurs de risque connus sont :
- Longue période de temps depuis laquelle vous êtes atteint de diabète
- Mauvais contrôle du taux de sucre sanguin
- Hypercholestérolémie
- Surpoids/obésité
- Manque d’exercice physique
- Tabagisme.
d) Les symptômes
L’OMD est généralement associé à deux symptômes chez les patients diabétiques : une perte de sensibilité au contraste et une vision floue. Concrètement, voici comment l’OMD affecte la vision.

©Novartis
3- L’occlusion veineuse rétinienne (OVR)
a) Définitions de la maladie
Les veines qui se trouvent dans votre œil ont le rôle de faire passer le sang à l’extérieur de votre oeil. Lorsque l’une de ces veines est bloquée, l’occlusion veineuse rétinienne (OVR) survient et ce, sans avertissement. L’OVR peut devenir une maladie grave qui mène souvent à une perte de vision soudaine dans l’œil touché.
b) Les traitements
Deux types de traitement se sont avérés efficaces pour traiter l’OVR. Le premier traitement est l’injection d’anti-VEGF dans l’œil. Ce traitement se fonde sur l’utilisation de médicaments conçus pour un usage oculaire et pour réduire les fuites anormales de vaisseaux sanguins vers la macula.
Le deuxième traitement est la photocoagulation au laser où l’opthalmologiste provoque des brûlures avec le laser dans les zones où la fuite des vaisseaux sanguins touche la vision centrale.
c) Facteurs de risque
Les principaux facteurs de risque connus sont :
- Risques cardiovasculaires : l’hypertension, l’hypercholestérolémie, la maladie cardiovasculaire et la présence de caillots
- Le vieillissement
- Le glaucome
- Le surpoids ou l’obésité
- Le manque d’exercice
- Le tabagisme
- L’utilisation de contraceptifs oraux
d) Les symptômes
L’OVR est généralement associé à deux symptômes: une perte de vision légère ou marquée et une vision floue. Concrètement, voici comment l’OVR affecte la vision.

©Novartis
4- L’adhésion vitréomaculaire
a) Définition
En vieillissant, le liquide à l’intérieur de l’œil, le vitré, se sépare du fond de l’œil. Cette séparation est naturelle et chez la plupart des gens, survient sans complication. Par contre, quand le vitré est complètement séparé du fond de l’œil et reste attaché sur la région maculaire de l’œil, le tout est appelé une adhésion vitréomaculaire.

©Alcon
b) Symptômes
L’adhésion est dite symptomatique lorsque la séparation avec le vitré est incomplète et que l’humeur vitré tire sur la région maculaire (causant ainsi une traction vitréomaculaire). Les patients ressentent alors les symptômes suivants :
- Une distorsion de vision (les lignes apparaissent croches au lieu d’apparaître droite)
- La vision centrale est floue
- La vision est réduite.

©Alcon
L’adhésion vitréomaculaire symptomatique ne cause normalement pas de douleur au niveau de l’œil.
c) Traitements
Si l’adhésion symptomatique n’est pas traitée, il est possible que la traction engendrée par l’adhésion en vienne à tirer sur la rétine et à en détacher une partie, créant ainsi un trou maculaire (lien).
Pour éviter qu’une adhésion symptomatique en vienne à détacher une partie de la rétine, deux traitements sont disponibles. D’abord, une injection unique d’enzymes protéolytiques peut être faite dans l’œil en vue de séparer le corps vitré de la macula, permettant ainsi de réduire l’adhésion et de réduire les symptômes associée à l’adhésion.
Également, une chirurgie peut être pratiquée. Par contre, étant donné les risques associés à cette chirurgie et à des atteintes permanentes possibles de la vision, la chirurgie est souvent pratiquée dans les cas avancés d’adhésion vitréomaculaire.
Vidéo:
